- やよいメディカルクリニック
- 内科
- 糖尿病内科
糖尿病内科
糖尿病とは
糖尿病は、血液中の栄養素であるブドウ糖の量(血糖値)が高くなる病気です。
おなかの臓器の一つであるすい臓では、インスリンというホルモンがあります。これが体内にブドウ糖を取り込むことで、血糖値を正常の値に保つはたらきを持っています。ですので、インスリンが効かないと血糖値は高くなります。
糖尿病を治療せずに放置すると、「合併症(がっぺいしょう)」という全身の臓器の
不具合が引き起こされます。とくに目、腎臓(じんぞう)、神経(しんけい)がわるくなりやすく、その他にも脳卒中(のうそっちゅう)や心筋梗塞(しんきんこうそく)などの、命にかかわるおそろしい病気にかかりやすくなります。
この合併症にならないために、適切に糖尿病を治療することが重要です。

糖尿病の種類
1型糖尿病
子供によくみられ、インスリンを出す力がなくなってしまいます。インスリンをつくっているすい臓のベータ細胞が過剰な自己免疫反応(自分の体を外敵から守るしくみ)によりこわされて、インスリンを出せなくなり糖尿病になります。このため、必ずインスリン注射による治療が必要です。
2型糖尿病
成人によくみられ、インスリンの効きが悪くなることで発症します。日本人のほとんどの糖尿病はこの2型糖尿病です。最近は食生活の欧米化(おうべいか)や運動不足が原因となって、中年の人だけでなく若い人でも発症が増えています。
糖尿病の合併症
血糖値を高いまま放置すると、体にいろいろな不具合が起こってきます。これを、糖尿病の「合併症」とよびます。合併症には、血糖値が著しく高い、あるいは低いために急に重症になる「急性合併症」と、長年にわたり血糖が高いまま改善されずにいて、気づかない間に体のいろいろな臓器の障害がおこってくる「慢性合併症」があります。
急性合併症
糖尿病の治療が適切にされないまま、病気やけがなど糖尿病を悪化させる原因が加わると、血糖値は500~2,000mg/dL(これは正常の人の5~20倍の値です)まで上ることがあります。このようなあまりにも高い血糖値のため意識がなくなり、生命に危険がおよぶこともあります。これを「高血糖高浸透圧症候群(こうけっとう こうしんとうあつ しょうこうぐん)」とよびます。
慢性合併症
高い血糖値が長い間改善されないと全身の血管が傷んだり、つまりやすくなったります。糖尿病ではとくに細い血管が傷みやすく、これを「細小血管症(さいしょうけっかんしょう)」といいます。また、これ以外にも、太い血管が悪くなる「大血管症(だいけっかんしょう)または動脈硬化(どうみゃくこうか)」もおこります。
当院で行う糖尿病の検査
糖尿病の療養をつづけるために、血糖の管理がうまくできているか、合併症がおこっていないかどうか定期的に調べる必要があります。
尿検査
尿糖検査
尿糖が出ていれば血糖値が高いと考えられ、糖尿病の疑いがあります。
尿ケトン体
インスリンが極度に不足したときにみられます。食事がとれていなくても、高血糖でケトン陽性なら速やかにインスリンを投与する必要があります。1型糖尿病の患者さんで特に有用です。
尿蛋白(にょうたんぱく)/尿微量(にょうびりょう)アルブミン
腎症では、終末期には腎不全から透析になってしまいます。定期的に測定することが重要です。
血液検査
血糖測定
空腹時血糖で130mg/dL以下、食後2時間値で180mg/dL以下が治療の目標値です。もちろん、これより低いほうがコントロールが良いといえますが、血糖値があまりに下がり過ぎた時(低血糖(ていけっとう))は、すぐにブドウ糖やジュースなどを飲んで血糖値を上るようにしましょう。
HbA1cまたはグリコヘモグロビン
およそ1~2ヵ月間の血糖値の平均値を示します。6.0%以上は、糖尿病が疑わしく、注意が必要です。若いひとの治療の目標値は7.0%未満ですが、ご高齢のかたや認知症をわずらっているかたの目標値はもう少し高く設定されています。ご本人の生活状況や病状あるいは治療法で目標値は変わりますので、ご自身の値を担当医にお尋ねください。
グリコアルブミン
およそ1ヵ月間の血糖値の平均値を示し、血糖コントロールの評価に用います。正常値は11~16%です。 H4:1,5-AG(イチゴ・エー・ジー) 尿にたくさん糖が出ると、それに伴い低下します。正常値は男性14μg/mL以上、女性12μg/mL以上です。
負荷検査
75g経口糖負荷試験
初めての糖尿病の診断のときに実施されます。この検査で、糖尿病でなくても境界型(健常と糖尿病のあいだ)となった人は、糖尿病になる可能性がかなり高い状態です。検査を受けるには絶食で2時間必要です。
グルカゴン負荷試験
体の中からのインスリンを分泌する力を調べます。 内服薬で治療可能 か、またはインスリン注射が必要かなど、治療方法を決めるときに役立 ちます。検査は5分間と短時間で終了します。
合併症がおこっていないか調べるための検査
糖尿病網膜症の検査
眼底検査
眼球の奥にある網膜(もうまく)を直接見て調べます。眼科で定期的に検査してもらいましょう。 糖尿病では白内障もおこりやすいので、いっしょに調べてもらいましょう。
糖尿病腎症の検査
尿蛋白および尿微量アルブミンの測定
腎臓の合併症の程度をみるのにつかいます。自覚症状には現れにくいので、定期検査が重要です。
血清クレアチニン、尿素窒素(にょうそちっそ)、e-GFR(イー・ジーエフアール)
腎症が進行すると、血中のクレアチニンや尿素窒素が増加します。e-GFRは腎臓が血液をどれくらい きれいにする能力があるかを示し、腎症が進行すると値が低下します。この検査で、腎臓がどれくらい 悪くなっているか知ることができます。
糖尿病神経障害の検査
振動覚(しんどうかく)・腱反射(けんはんしゃ)検査
足の神経に流れるわずかな電流を測定することで、末梢神経(まっしょうしんけい)の悪化の程度を 調べます。
神経伝導検査
からだの機能を調節している自律神経(じりつしんけい)の状態を調べる検査です。
心電図R-R間隔変動係数
からだの機能を調節している自律神経(じりつしんけい)のはたらきを評価する検査です。
大血管症(動脈硬化)の検査
頸動脈超音波検査
脳へ入っていく首の動脈の動脈硬化の程度をみることで、血管がつまっていないか調べます。
心電図・胸部レントゲン検査
検診などでもよく行われる、心臓(しんぞう)や肺の状態を調べる基本的な検査です。一度は必ず 受けておきたい検査です。
ABI/PWV検査
腕と足首の血圧を同時にはかることで、動脈硬化(血管のつまり具合や硬さ)を調べる検査です。 足が冷たい人は、定期的な検査が特に重要です。
当院で行う糖尿病の治療
糖尿病の治療をする目的は、糖尿病の合併症を出さないようにして健康な人とおなじような良好な生活を送ることです。血糖を適切な値にたもつというのが最も有効な治療方法ですので、そのためにはどうしたらよいかいっしょに考えましょう。
食事療法
糖尿病の食事療法は、正しい食習慣とともに食べ過ぎを避け、好き嫌いをせずに、規則正しい食事をすることです。これは、血糖コントロールをよくし、合併症を防ぐために役立ち、健康で長生きするための食生活の原則です。無理しないでつづけていきましょう。

運動療法
運動療法は、食事療法、薬物療法と並んで、糖尿病治療に欠かせないものです。 2型糖尿病の人で、血糖のコントロールが安定されている方は、食事療法とともに運動療法を行うと、血糖が下がるだけでなく、体重が減ったり、動脈硬化の予防が期待されます。しかし、いろいろな合併症がある方には、運動がかえって症状を悪くすることがあります。運動療法を正しく理解し、運動を上手に取り入れ、糖尿病をよくし快適な毎日に変えていきましょう。

薬物療法
食事療法や運動療法だけでうまく血糖のコントロールができない人は薬物療法(お薬による治療)が必要です。糖尿病のお薬には経口血糖降下薬(けいこう・けっとう・こうかやく:飲んで効くおくすり)と注射薬(インスリンなど)があります。用法(使い方)・用量(お薬の量)を守り、医師と相談の上自分に合った治療を見つけましょう。 内服薬にはいろいろな種類があり、その効き方がそれぞれ異なります。下記の中からご自分が内服しているお薬を見つけて、しっかりと覚えておきましょう。

内服薬
以下に記載のあるお薬は、「先発品」といわれる初めて販売された時の薬品名です。 同じ効果があり、医療費が安い後発品(=ジェネリック薬品)もありますので、 薬局でお薬を受け取るときに選択が可能です。
スルホニル尿素薬(SU薬):インスリン分泌促進薬
すい臓に働いてインスリン分泌をうながし、血糖を下げます。体重が増えやすくなることがあるので、 肥満傾向の方は注意しましょう。効きすぎると、長時間低血糖になることがあります。
速効型インスリン分泌促進薬
薬の名前:シュアポスト、ファスティック、スターシス、グルファスト。
インスリン分泌をすばやくうながし、食後の急激な血糖の上昇を抑えます。食事の直前にのみます。
DPP-4阻害薬:インスリン分泌増強薬
薬の名前:ジャヌビア(=グラクティブ)、エクア、トラゼンタ、ネシーナ、テネリア、 オングリザ、スイニー、ザファテック、マリゼブ。
食べ物をたべると小腸からインクレチンというホルモンが分泌されますが、これにはすい臓からの インスリン分泌を増強する作用があります。
副作用:SU薬との併用の時には、低血糖が出現しやすくなるので注意が必要です。まれに便秘や 膵炎等の副作用が報告されています。
インスリン抵抗性改善薬
1. 薬の名前:メトグルコ(=メトホルミン)、ジベトスなど。肝臓や筋肉に働いてインスリンの働きを よくすることで血糖を下げます。体重には影響が少ない薬です。
副作用:下痢をすることがあります。お酒をたくさん飲むひと、腎臓が悪いひとでは、 乳酸(にゅうさん)という物質が体にたまる病気を起こす可能性があるので、内服してはいけない薬と なっています。
2. 薬の名前:アクトス。筋肉や脂肪や肝臓でインスリンの働きをよくして、血糖を下げます。
副作用:体重が増えやすい副作用があります。むくみ、心不全、骨粗鬆症(こつそしょうしょう)などを 起こす可能性があります。
アルファー・グルコシダーゼ阻害薬:食後高血糖改善薬
薬の名前:セイブル、グルコバイ、ベイスン(ベイスンOD)。
小腸に働いて糖分の吸収を遅くし、食後の急激な血糖の上昇を抑えます。食事の直前にのみます。
副作用:おならの増加、お腹がはる感じ、下痢(げり)、便秘などを起こす可能性があります。
SGLT2(エス・ジー・エル・ティー2)阻害薬:尿糖排泄促進剤
薬の名前:スーグラ、フォシーガ、ジャディアンス、ルセフィ、カナグル、 アプルウェイ(=デベルザ)。
腎臓に働いて、血液中から尿が作られるとき、糖が再吸収されないようにします。
副作用:尿糖がたくさんでるとき、同時に尿量もふえますので、脱水傾向になります。予防として、 水・お茶など(カフェインのふくまれないもの)を積極的にとりましょう。
イメグリミン
インスリンの分泌促進・抵抗性改善薬
薬の名前:ツイミーグ
膵臓のインスリン分泌機能を改善する作用と、肝臓や骨間筋でのインスリン抵抗性を軽くする作用を併せ持っています。
副作用:胃腸症状があらわれることがあります。
その他:経口血糖降下薬配合剤
いくつかの成分の糖尿病の薬が合わさって一つになったものを、経口血糖降下薬配合剤といいます。 詳しくは医師・薬剤師にお問い合わせください。
インスリン注射
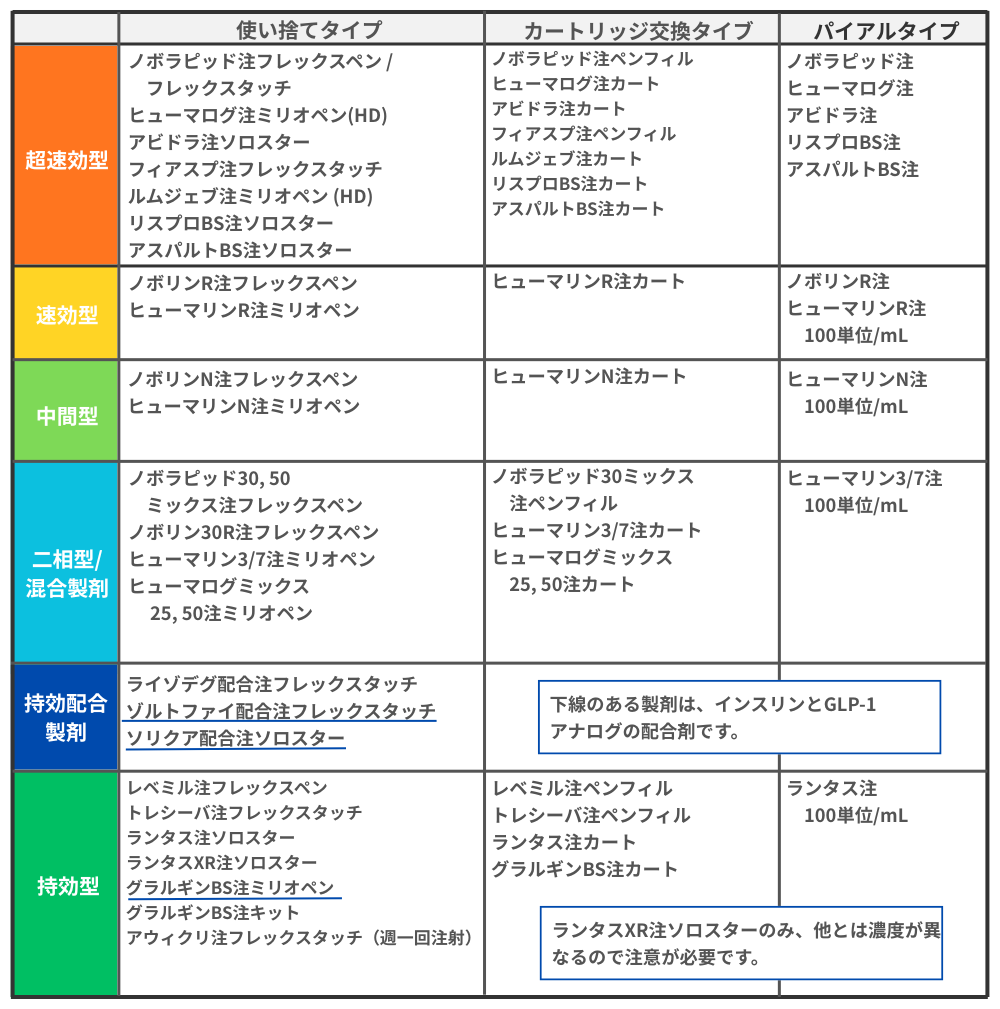
インスリン製剤の種類
インスリン注射薬は、体のなかで作られているインスリンの足りない部分を 補います。インスリンの効く時間が異なる様々な種類があります。また、ヒト のインスリン以外に、インスリンの形を少し変えて作用時間を変えた製剤もあ ります。 以下の表は、各々のインスリン製剤を薬効別にまとめたものです。
インスリン以外の注射薬
GLP-1(ジー・エル・ピー・ワン)アナログ
■ビクトーザ、トルリシティ、オゼンピック
■ゾルトファイ:ビクトーザとトレシーバ(インスリン)との配合製剤
■ソリクア:リキシセナチドとグラルギン(インスリン)との配合製剤
食べ物をたべると小腸からインクレチンというホルモンが分泌されますが、その中の一つにGLP-1があります。GLP-1には、すい臓からのインスリン分泌を増強して、血糖を低下させる作用があります。その他に食欲を抑えたり、消化器の機能を抑えたりすることで、体重を減らすことも期待されています。
副作用:胃腸障害や低血糖などの副作用に注意が必要です
GIP/ GLP-1受容体作動薬
■マンジャロ:GLP-1ともう一つのインクレチン(GIP)の2つの作用を持つ血糖降下薬で、食欲を抑えたり、体重を減らす作用を併せ持っています。
副作用:胃腸障害や低血糖などの副作用に注意が必要です。
糖尿病の自己管理
糖尿病の管理は、患者さん自身の積極的な取り組みによって大きく左右されます。血糖値の管理を適切に行い、合併症を予防するために、日々の生活習慣が非常に重要です。以下は、糖尿病の自己管理における主なポイントです。
インスリン・GLP-1・GIP/ GLP-1受容体作動薬の自己注射
自分の体の中のインスリンが足らない1型糖尿病の患者さんや、2型糖尿病でも、のみ薬だけでは不十分な患者さんは、注射でインスリンを補う必要があります。適切な量のインスリンを注射し、正常な血糖値に近づけることで、健康な人と変わらない日常生活をおくることができます。
血糖自己測定(SMBG)・持続血糖測定(CGM)
自分で血糖がはかれれば、生活のなかで自分の行動が血糖にどんなに影響する かがよくわかり、よりよい血糖コントロールができます。そのための方法が、 SMBG(エス・エム・ビー・ジー)とCGM(シー・ジー・エム)です。インスリン治療を行っているひとは保険診療が適用されます。
低血糖
低血糖は、血液中のブドウ糖(血糖値)が低くなりすぎたことをいいます。イ ンスリン注射や糖尿病の飲み薬をのんでいる人に起こりやすくなります。一般 的には 60mg/dL 以下といわれていますが、ふだん血糖値の高い人はこの値よりも高い値でも症状のでる人もいます。
シックデイ
糖尿病患者さんが発熱、もどす、下痢などで食事ができないときをシックデイ といいます。このような状態では血糖のコントロールが乱れやすく特別な注意 が必要です。食欲不振のため食事摂取量が低下しても血糖は高めのことが多い ですが、低血糖にも注意が必要です。
フットケア
フットケアとは足のかんさつや手入れのことをいいます。 足は糖尿病の合併症である神経障害や血流障害がおこりやすいところです。 足は手とちがい目に触れにくいことから、治療が遅れがちになります。糖尿病 の人は特にフットケアが必要です。
受診・相談が必要なサイン
糖尿病の管理を行っていても、時には症状が悪化することがあります。以下のような場合には、すぐに受診や相談をすることが必要です。早期に対応することで、合併症の予防や適切な治療を受けることができます。
低血糖・高血糖が続く/食事が取れない
血糖値が急激に低下(低血糖)したり、高い状態が続く(高血糖)場合、自己管理だけでは対処できないことがあります。また、食事が取れない場合や、血糖値がコントロールできない場合は、速やかに当院を受診ください。
足の傷・しびれ・色調変化
糖尿病患者さんは足の感覚が鈍くなりやすく、傷が治りにくいことがあります。足に傷ができた場合や、しびれ、色調の変化が見られる場合は、早めに当院を受診することをおすすめします。特に糖尿病が進行すると、足の感染症が悪化しやすいため、注意が必要です。
当院の糖尿病治療のサポート体制
当クリニックでは現在、糖尿病専門医である坂頭院長を中心に、日本糖尿病療養指導士(CDEJ)、和歌山糖尿病療養指導士(WLCDE)が多数在籍しており、患者さまが良好な療養に取り組み続けることができるように援助させていただきます。

糖尿病治療について詳しく知りたい方はこちら
糖尿病の治療について、さらに詳しい情報を知りたい方は、以下のリンクから糖尿病療養の手引きPDFをご覧いただけます。治療方法や自己管理のコツ、注意点など、より深く理解し、実践に役立ててください。